Стопа (анатомическая)
Стопа (ср. анатомия, II, 628/29, 632/34). Нормальная стопа человека (рис. 1) так устроена, что выдерживая на себе всю тяжесть тела, она в то же время должна обладать эластичностью для удобства походки.
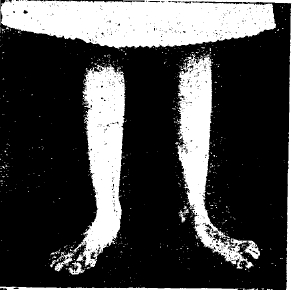
Рис. 1. Правая стопа имеет правильную установку, форму, изгиб подошвы. Левая плоска и отклонена кнаружи на почве перелома.
Стопа состоит из 26 разной формы костей (рис. 2), соединенных между собой сочленениями и связками, идущими в разнообразных направлениях. Надпяточной (таранной) костью стопа сочленяется с обеими костями голени. Распределение костей стоп таково, что напоминает устройство свода, в котором есть два изгиба, наружный и внутренний. Наружная дуга образуется пяточной, кубовидной, 4-й и 5-й плюсневыми костями, имеет очень крепкое строение, причем касается пола пяточных бугром и головками плюсневых костей. Внутренняя дуга состоит из таранной, ладьевидной, клиновидных и 1, 2, 3 плюсневых костей. Головками плюсневых костей стоп касается пола, а задним концом покоится на пяточной кости, т. е. на задней половине наружной дуги, позади ее вершины. Движения стоп и пальцев производят 3 группы мышц, располагающиеся на голени: 1-я группа, передняя, сгибается и пальцы тыльно, приподнимает ее внутренний край; 2-я группа — наружная — отводит и приподнимает ее наружный край; 3-я гр. — задняя — сгибает стопу и пальцы подошвенно, приводит стопу.
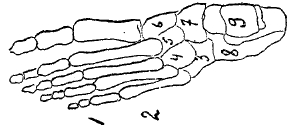
Рио. 2. Стопа (вид сверху). 1 — фаланга; 2 — плюсневые кости; 3 — кубовидная кость; 4, 5, 6 — клиновидные; 7 — ладьевидная; 8 — пяточная; 9 — надпяточная (таранная).
Искривления стоп часто бывают врожденного происхождения. Стопа может оказаться в следующих неправильных положениях: плоская, косолапая (внутренняя и наружная), конская (больной наступает на головки плюсневых костей; пятка не касается пола), вогнутая, пяточная. Чаще встречается плоская стопа (pes planus). Из всех причин, ведущих к ней – врожденная, травматическая, рахитическая, паралитическая, статическая (отягощение) – чаще (90%) обнаруживается последняя. Нередко плоская стопа сочетается с искривлением большого пальца кнаружи (hallux valgrus, рис. 3). В громадном большинстве плоская стопа бывает двухсторонней. Наибольшая частота приходится на возраст 16—20 лет.
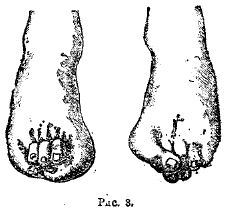
Рис. 3.
Плоские стопы преимущественно бывают у людей города, работа которых связана с постоянным хождением, толкотней и стоянием на ограниченном участке каменного или деревянного пола. Вслед за утомлением мышц принимается «привычное» «покойное» положение, в котором вся тяжесть тела выдерживается лишь только костным и связочным тормозами — стопы, повернутые кнаружи. Со временем и это положение не удовлетворяет; появляются боли в пятках, на теле и подошве в области головок плюсневых костей; могут быть и судороги в икроножных мышцах; нередки мозоли на подошвах под головками плюсневых костей; обе дуги свода подошвы вытягиваются, уплощаются. В дальнейшем появляется деформация стоп, которая без лечения может дойти до больших размеров: внутренний край стоп представляет прямую линию с выпячиванием таранной, ладьевидной и клиновидной костей, пятка отходит кнаружи, нарушается кровообращение (венозный застой, рис. 4).
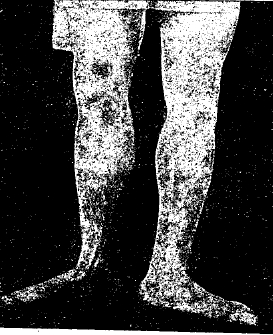
Рис. 4.
В тяжелых случаях на закопченной бумаге отпечатывается вся подошва (рис. 5). В легких случаях достаточно консервативных мер: обтирание голеней и стоп, укрепляющий и специальный массаж голеней и стоп, легкие гимнастические упражнения коленными и голеностопными суставами, наконец, соответствующая обувь с «супинаторами» (сводообразно выпуклые пластинки, вкладывающиеся в обувь). В тяжелых случаях, когда уже образовалась стойкая деформация, необходимо то или иное оперативное пособие, лучше всего редрессация (бескровное выправление деформации с последующим наложением корригирующей гипсовой повязки), а затем систематическое (изложенное выше) консервативное лечение. Если одновременно имеется искривление кнаружи большого пальца, то в легких случаях лечение должно быть консервативное по тому же типу, в запущенных — оперативное. То же можно сказать и о самостоятельных «hallux valgus».
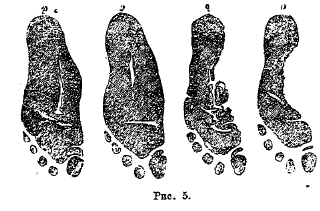
Рис. 5.
Косолапость (pes varus, equino-varus) среди всех искривлений организма, занимает 3-е место, преимущественно (до 80%) врожденного происхождения; характеризуется следующим положением стоп: поворот внутрь, приподнятое внутреннего края, подошвенное сгибание, пятка смотрит внутрь и, свободная от отягощения, атрофируется, Ахиллово сухожилие резко напряжено (в тяжелых случаях подошва смотрит кверху и кзади, рис. 6), образуется новая пятка в средней части тыльно-наружной кожи стопы: кожа грубеет, омозоляется и напоминает настоящую пятку. Мягкие ткани на вогнутой стороне сморщиваются, на выпуклой — растягиваются. Вывести стопу из ненормального положения не удается, чему препятствуют в ранних случаях мягкие ткани, в поздних — костная деформация. Лечение у растущих организмов сводится к бескровной редрессации под наркозом с последующим наложением корригирующих гипсовых повязок, применением съемных шинно-гильзовых аппаратов и длительного физио-механо-лечения. У взрослых при консервативной неудаче делают дополнительно кровавые операции, стремясь дать стопе правильное положение, форму и функцию. Если косолапость является последствием детского паралича, то лечение сводится к редрессации, пересадке мышц и последующему аппаратофизио-механо-лечению.
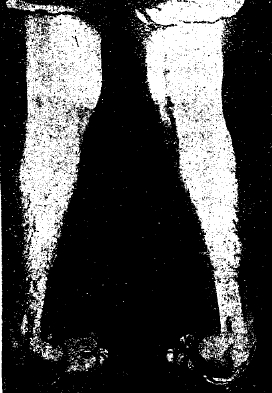
Рис. 6.
Остальные искривления стоп: «конская» (pes equinus), «вогнутая» (pes excavatus), «пяточная» (pes calcaneus), «наружная косолапость» (pes valgus) – встречаются значительно реже описанных выше. Они бывают в большинстве случаев врожденного и паралитического происхождения. Лечение: редрессация под наркозом, временная корригирующая гипсовая повязка, пересадка мышц (при паралитическом происхождении искривления), длительное аппарато-физио-механо-лечение.
Г. Бом.
| Номер тома | 41 (часть 4) |
| Номер (-а) страницы | 670 |
